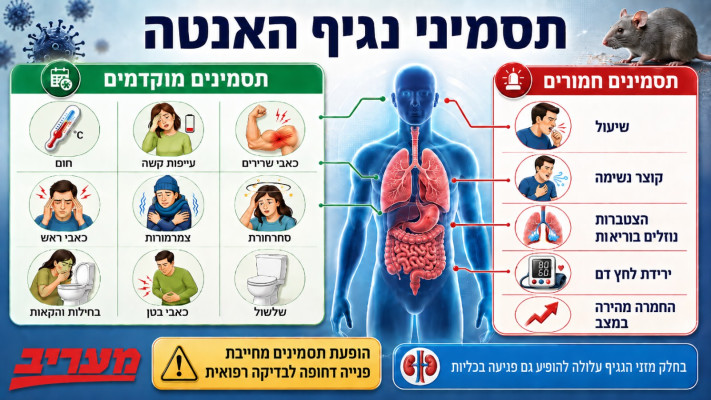
נגיפי האנטה מועברים בדרך כלל ממכרסמים לבני אדם, לרוב בעקבות מגע עם הפרשות, שתן, רוק או אבק מזוהם מהפרשות מכרסמים. ברוב המקרים הם לא עוברים בקלות מאדם לאדם, ולכן לא נתפסו כאיום מגפתי קלאסי כמו נגיפים נשימתיים מדבקים. אלא שההתפרצות הנוכחית נקשרה לנגיף האנדים, זן של האנטה שמקורו בדרום אמריקה, והוא נחשב לחריג במשפחת הנגיפים הזאת משום שהוא היחיד הידוע כיום כבעל יכולת הדבקה בין בני אדם.
הבעיה המרכזית היא שבמקרה של תחלואה קשה, לרופאים יש מעט מאוד כלים ייעודיים. הטיפול המקובל כיום הוא טיפול תומך בלבד: מתן חמצן, תמיכה נשימתית, טיפול נמרץ, ולעיתים שימוש במכונת לב־ריאה במקרים קשים במיוחד שבהם הריאות והלב מתקשים לתפקד. יש רופאים שמשתמשים לעיתים בתרופה האנטי־ויראלית ריבאווירין, אבל לדברי חוקרים אין עדויות חזקות לכך שהיא יעילה נגד נגיפי האנטה של העולם החדש, ובהם נגיף האנדים ונגיף סין נומברה הנפוץ במכרסמים במערב ארצות הברית.
היעדר הטיפול אינו נובע מהיעדר ניסיונות. צוותים מדעיים בכמה מדינות מנסים כבר שנים לפתח חיסונים ותרופות לנגיפי האנטה. לפי חוקרים שצוטטו בניו יורק טיימס, הבעיה הייתה לא פעם מחוץ למעבדה: קשה לגייס כסף, קשה לשכנע חברות תרופות להשקיע, וקשה לקדם ניסויים קליניים במחלה שמופיעה במספרים נמוכים יחסית ואינה מתפשטת במהירות באוכלוסייה.
בצד החיסונים, קיימים כיום חיסונים מסוימים באסיה נגד חלק מנגיפי ההאנטה של העולם הישן, בעיקר אלה הנפוצים באירופה ובאסיה. יעילותם מתוארת כמינימלית והם לא מספקים פתרון רחב לנגיפי העולם החדש. נגד נגיף האנדים ונגיפים קרובים לו ביבשת אמריקה אין כיום חיסון מאושר לשימוש רחב.
אחד הכיוונים המסקרנים ביותר הוא חיסון די־אן־איי נגד נגיף האנדים, שפותח בידי חוקרים במכון המחקר של צבא ארצות הברית למחלות זיהומיות. בניסוי שלב ראשון קטן, החיסון עורר יצירת נוגדנים מנטרלים אצל יותר מ־80% מהמשתתפים בחלק ממשטרי המתן. מדובר בתוצאה משמעותית מבחינה חיסונית, אבל החיסון עדיין רחוק מהמדף: הוא כנראה דורש לפחות שלוש מנות, ויש צורך בהמשך פיתוח, ניסויים רחבים יותר, מימון ודרישה ממשלתית או מסחרית שתדחוף אותו קדימה.
כיוונים אחרים נמצאים בשלבים מוקדמים יותר. חוקרים באוניברסיטת ססקצ'ואן בקנדה בוחנים גישות שונות, בהן חיסון אפי שאמור לעורר תגובה חיסונית חזקה יותר בדרכי הנשימה. המחקר הזה עדיין מתבצע באוגרים, ולא בבני אדם. אחד הקשיים הוא שמדענים חסרים מודלים טובים של בעלי חיים גדולים לחקר נגיפי האנטה, ובמקביל מספר מקרי ההדבקה בבני אדם נמוך יחסית, מה שמקשה להוכיח יעילות בניסוי קליני גדול.
גם בצד התרופות מתנהלים ניסיונות משמעותיים. באוניברסיטת קליפורניה בלוס אנג'לס מצאו חוקרים שפאוויראוויר, תרופה אנטי־ויראלית המאושרת ביפן לטיפול בשפעת, הצליחה לעכב את נגיף האנדים בתאי אדם במעבדה. החוקרים זיהו גם כמה תרכובות בעלות פעילות אנטי־ויראלית רחבה יותר, שחסמו לא רק נגיפי האנטה אלא גם נגיפים אחרים במודלים של אורגנואידים, אשכולות זעירים של תאים שמדמים פעילות של איברים אנושיים.
אחד התחומים המבטיחים ביותר הוא טיפול בנוגדנים. כמה צוותים בעולם אספו דגימות דם ממחלימי האנטה, בודדו מהן נוגדנים טבעיים, ובחרו את הנוגדנים בעלי יכולת הנטרול הטובה ביותר. חוקרים ממכללת אלברט איינשטיין לרפואה בניו יורק תיארו נוגדן שנבדק באוגרים והראה פעילות מעודדת נגד נגיפי האנטה של העולם הישן ושל העולם החדש, גם כשניתן בשלב מאוחר יחסית במהלך המחלה.
גם באוניברסיטת ונדרבילט פותחו נוגדנים שהראו יעילות רחבה בבעלי חיים קטנים. אבל גם כאן הדרך נתקעה לפני המעבר לשלב הבא. לדברי אחד החוקרים, פיתוח נוסף של מועמד תרופתי כזה עשוי לדרוש השקעה של עשרות מיליוני דולרים, סכום שקשה להשיג כשמדובר במחלה נדירה יחסית שאינה עומדת בראש סדר העדיפויות של ממשלות, קרנות וחברות תרופות.
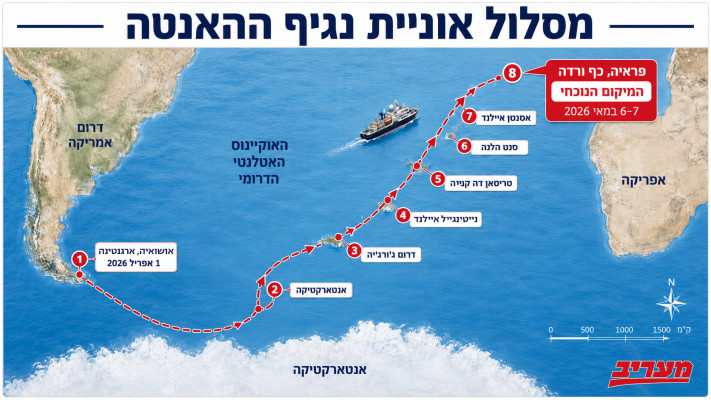
הפער הזה ממחיש את אחת הדילמות הקבועות בעולם המחלות הזיהומיות: לא כל נגיף מסוכן מצליח למשוך השקעה, במיוחד כשמספר החולים השנתי קטן. נגיפים כמו האנטה עלולים לגרום מחלה קשה ותמותה, אבל משום שהם אינם מתפשטים בדרך כלל בקלות בין בני אדם, הם נדחקים מאחורי איומים שנתפסים כמגפתיים יותר. ההתפרצות באוניית הקרוז, שבה תחלואה התפתחה הרחק ממרכז רפואי גדול, הפכה את הבעיה ממושג מחקרי לאירוע מוחשי.
בשלב זה אין חיסון קרוב לשימוש ציבורי רחב נגד נגיף ההאנטה מזן האנדים, ואין טיפול תרופתי מוכח שיכול לשנות באופן חד־משמעי את מהלך המחלה. אבל המדענים מדגישים שיש מועמדים לחיסון, יש תרכובות אנטי־ויראליות, ויש נוגדנים טיפוליים שהראו תוצאות ראשוניות מעודדות. השאלה המרכזית היא אם ההתעניינות המחודשת תימשך גם אחרי שההתפרצות הנוכחית תרד מהכותרות, ואם היא תתורגם לתקציבים, שיתופי פעולה וניסויים שיבדקו סוף סוף מה באמת עובד בבני אדם.